Estimulación Magnética Transcraneal (EMT) en Epilepsia
Beneficios, riesgos, contraindicaciones y lo que dice la evidencia científica
La estimulación magnética transcraneal (EMT), también conocida como TMS o rTMS cuando es repetitiva, ha evolucionado en los últimos años como una herramienta neuromoduladora con múltiples aplicaciones: depresión resistente, dolor crónico, rehabilitación neurológica y, cada vez más, epilepsia. Aunque su uso es más limitado que en otras patologías, la investigación ha avanzado lo suficiente como para entender sus posibles beneficios, riesgos y las precauciones esenciales antes de aplicarla.
En este artículo se presenta un análisis claro, actualizado y clínicamente útil sobre el empleo de EMT en epilepsia.
¿Cómo actúa la EMT en el cerebro epiléptico?
La epilepsia se caracteriza por hiperexcitabilidad cortical y descargas eléctricas anómalas. La EMT, dependiendo de su frecuencia, puede modular esa actividad:
• Frecuencias bajas (≤1 Hz)
Son inhibidoras. Reducen la excitabilidad neuronal.
→ Son las más estudiadas y seguras en epilepsia.
• Frecuencias altas (>5 Hz)
Son excitatorias y aumentan la actividad cortical.
→ Generalmente contraindicadas o se usan con extremo cuidado en epilepsia.
La lógica terapéutica consiste en aplicar frecuencia baja sobre la región epileptógena con el objetivo de disminuir la frecuencia de descargas y potencialmente reducir crisis.
¿Se puede usar EMT en epilepsia?
Sí, pero con indicaciones específicas y bajo protocolos estrictos.
Los estudios clínicos muestran que:
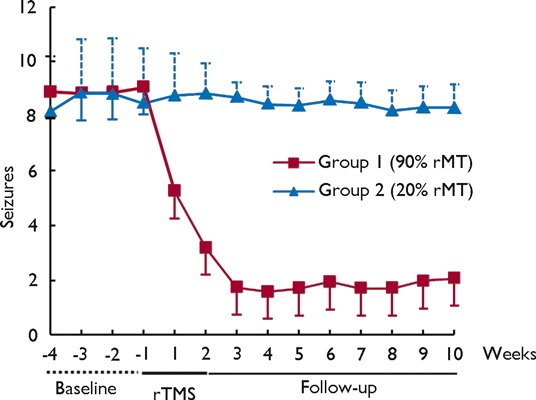
- La EMT de 0.5–1 Hz aplicada sobre el foco epileptógeno puede reducir la frecuencia de crisis entre 20% y 45%en muchos pacientes.
- Los mejores resultados se obtienen en epilepsias focales: temporales, frontales o lesionales.
- El beneficio suele ser transitorio, por lo que requiere ciclos repetidos.
- No sustituye al tratamiento farmacológico, pero puede ser un coadyuvante útil.
La evidencia más sólida proviene de ensayos controlados pequeños y metaanálisis recientes que respaldan el uso de baja frecuencia cuando los medicamentos no han funcionado adecuadamente.
Contraindicaciones de la EMT en epilepsia
Aquí es donde debemos ser muy precisos, porque la EMT no es apta para todos los pacientes.
Contraindicaciones absolutas
Estas condiciones impiden usar EMT en cualquier modalidad:
1. Dispositivos electrónicos implantados
- Marcapasos
- Estimuladores vagales o cerebrales profundos (DBS)
- Bombas de infusión electrónicas
- Implantes cocleares activos
→ El campo magnético puede alterar su funcionamiento.
2. Material metálico intracraneal o ferromagnético
- Clips aneurismáticos antiguos
- Fragmentos metálicos orbitarios o intracerebrales
→ Riesgo de movimiento o calentamiento del implante.
3. Epilepsia con crisis frecuentes sin control (status o casi status)
→ No se recomienda mientras la actividad epiléptica esté descontrolada.
4. Aneurismas o malformaciones vasculares con clips no compatibles
5. Implantes craneales inestables o defectos óseos abiertos
6. Pacientes con trastornos psiquiátricos descompensados sin estabilización (riesgo de crisis o empeoramiento).
Contraindicaciones relativas o de alta precaución
Estas no prohíben la EMT, pero requieren supervisión de un neurólogo y uso restringido a protocolos inhibitorios:
- Epilepsia generalizada primaria (p. ej. ausencias, crisis mioclónicas).
- Pacientes con tumores cerebrales activos o edema importante.
- Personas con inestabilidad autonómica grave.
¿Qué dice la evidencia científica sobre los resultados?
Los principales metaanálisis y ensayos clínicos coinciden en:
1. Reducción de crisis (20–45%)
- La rTMS de 1 Hz reduce la excitabilidad cortical excesiva.
- Mejor efecto cuando se aplica sobre el foco identificado por EEG o RMN funcional.
2. Efectos persistentes pero temporales
Los beneficios suelen durar semanas o meses, por lo que se utilizan ciclos repetidos.
3. Poco efecto en epilepsias generalizadas
El mecanismo difuso no se beneficia igual que los focos localizados.
4. Seguridad adecuada
Cuando se usa en baja frecuencia, el riesgo de inducir una crisis es muy bajo, inferior al 1%.
5. Beneficio adicional en comorbilidades
Varios estudios reportan mejoras en:
- sueño,
- estado de alerta
- cognición ligera,
- irritabilidad o síntomas conductuales.
Conclusión: ¿Tiene lugar la EMT en el manejo de la epilepsia?
La EMT sí tiene un rol útil, especialmente en:
- Epilepsia focal farmacorresistente,
- Pacientes que no son candidatos a cirugía,
- Situaciones donde se busca reducir crisis sin aumentar carga farmacológica,
- Niños y adultos mayores con buen control parcial pero necesidad de mejoría funcional.
Su eficacia no reemplaza medicamentos o cirugía, pero agrega una herramienta no invasiva, segura y complementaria para modular la actividad cortical anómala.